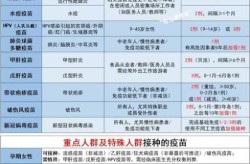
新冠疫苗接种禁忌人群详解
1.1 17种情况不能打新冠疫苗的具体名单解读
对疫苗中的活性成分、非活性成分或生产过程中使用的物质有过敏史的人群,不能接种新冠疫苗。这类人如果再次接触相同成分,可能会引发严重过敏反应。
曾经在接种同类疫苗后出现过严重过敏反应的人,如急性过敏、血管神经性水肿或呼吸困难等,应避免再次接种。
患有未控制的癫痫或其他严重神经系统疾病的人群,比如横贯性脊髓炎、格林巴利综合症或脱髓鞘疾病,不宜接种疫苗。
正处于发热状态,或患有急性疾病,或慢性病处于急性发作期,或患有未控制的严重慢性病的人,暂时不适合接种疫苗。
 (17种情况不能打新冠疫苗,哪些人不能打新冠疫苗)
(17种情况不能打新冠疫苗,哪些人不能打新冠疫苗)妊娠期女性属于暂缓接种人群,建议在产后根据医生评估再决定是否接种。
血小板减少症或出血性疾病患者,由于存在出血风险,不建议接种新冠疫苗。
严重的肝肾疾病、无法用药物控制的高血压、糖尿病并发症以及恶性肿瘤患者,均需谨慎评估后再决定是否接种。
患有自身免疫性神经系统疾病且处于进展期的患者,应避免接种新冠疫苗。
严重心血管疾病患者,如心梗、冠心病等,需要医生评估后才能决定是否适合接种。
恶性肿瘤患者在接受手术或化疗、放疗期间,应暂缓接种疫苗。
出现头痛、头晕、恶心、呕吐、胸闷、胃部不适等症状的人群,应暂缓接种,待查明原因后再考虑是否接种。
荨麻疹发作期或皮肤瘙痒症状明显者,建议暂缓接种。
因诺如病毒或其他病毒引起的急性腹泻患者,应暂缓接种疫苗。
甲状腺功能亢进未控制的患者,暂不建议接种新冠疫苗。
糖尿病患者若出现酮症酸中毒、高渗状态或乳酸酸中毒等急性并发症,应暂缓接种。
急性期的自身免疫性疾病患者,如系统性红斑狼疮、类风湿关节炎等,不建议接种疫苗。
月经期、哺乳期等特殊生理阶段的女性,需经过医生评估后决定是否接种。
1.2 接种禁忌人群的医学依据与风险分析
医学研究显示,对疫苗成分过敏的人群接种后可能引发严重过敏反应,甚至危及生命。因此,这类人群被列为禁忌接种对象。
既往发生过严重过敏反应的人群,再次接种可能带来更大风险。医学上强调“知情同意”原则,确保安全第一。
神经系统疾病患者在病情不稳定时接种疫苗,可能加重原有病情,影响治疗效果。
发热或急性疾病状态下接种疫苗,可能掩盖原发病症状,增加诊断难度,也会影响疫苗的保护效果。
妊娠期女性接种疫苗可能对胎儿产生未知影响,因此建议在孕期避免接种,以保障母婴安全。
血小板减少或出血性疾病患者接种后可能出现出血风险,因此需谨慎评估。
严重慢性病患者身体状况复杂,接种疫苗可能引发其他健康问题,需由专业医生判断。
自身免疫性疾病处于进展期时,接种疫苗可能诱发免疫紊乱,不利于病情控制。
心血管疾病患者心脏功能较弱,接种疫苗可能增加心脏负担,需特别注意。
恶性肿瘤患者在治疗期间身体免疫力较低,接种疫苗可能影响治疗效果,需根据医生建议决定。
出现全身性症状的个体,如头痛、恶心等,可能为其他疾病的早期表现,应先明确病因再考虑接种。
皮肤过敏或荨麻疹发作期的个体,接种后可能加重皮肤反应,影响健康。
急性腹泻患者消化系统处于敏感状态,接种疫苗可能加重胃肠不适。
甲状腺功能亢进未控制者,接种疫苗可能影响代谢平衡,增加健康风险。
糖尿病急性并发症患者血糖波动大,接种疫苗可能加重病情,需优先处理基础疾病。
自身免疫性疾病急性发作期患者,免疫系统处于活跃状态,接种疫苗可能引发不良反应。
月经期、哺乳期等特殊阶段的女性,身体状态变化较大,接种前需经过专业评估。
1.3 不同群体在接种时需特别注意的事项
过敏体质人群应提前告知医生过敏史,避免因误诊导致严重后果。
慢性病患者需定期复查,确保病情稳定后再考虑接种疫苗。
妊娠期女性应在产科医生指导下进行接种决策,确保母婴安全。
哺乳期女性需权衡利弊,部分情况下可选择推迟接种,或在医生建议下进行。
月经期女性建议避开经期接种,减少身体不适的可能性。
肿瘤患者在治疗期间应与主治医生沟通,确认是否适合接种疫苗。
高血压、糖尿病等慢性病患者应保持良好控制,避免因病情波动影响接种。
自身免疫性疾病患者需关注病情活动情况,避免在急性期接种疫苗。
心血管疾病患者应做好日常监测,确保身体状态适合接种。
荨麻疹、皮肤瘙痒等过敏症状明显的个体,应先治疗皮肤问题再考虑接种。
急性感染或腹泻患者应优先治疗原发疾病,待恢复后再接种疫苗。
甲状腺功能异常者应定期检查,确保指标稳定后再决定是否接种。
糖尿病患者若出现急性并发症,应优先处理并发症,避免接种。
免疫力低下或正在接受治疗的患者,需由医生评估后再决定是否接种。
有家族过敏史或既往接种不良反应史的人群,应更加谨慎对待疫苗接种。
儿童和老年人群体接种前应进行全面体检,确保身体条件符合接种要求。
每个人在接种前都应主动提供个人健康信息,帮助医生做出科学判断。
哪些人属于新冠疫苗接种禁忌人群
2.1 对疫苗成分过敏者的接种限制
如果一个人对新冠疫苗中的任何活性成分、非活性成分或生产过程中使用的物质有过敏史,就属于不能接种的人群。
过敏反应可能表现为皮疹、瘙痒、呼吸困难甚至休克,严重时可能危及生命,因此这类人群应避免接种。
既往在接种同类疫苗后出现过严重过敏反应的人,如急性过敏、血管神经性水肿或呼吸困难,也应暂缓接种。
医生通常会建议这类人群进行过敏测试,以确认是否对当前疫苗成分存在过敏风险。
在无法明确过敏原的情况下,医生可能会建议暂时不接种,等待进一步评估。
过敏体质的人群在接种前必须如实告知医生自己的过敏史,以便做出科学判断。
对于有严重过敏史的个体,接种前需由专业医疗团队进行详细评估,确保安全。
若曾因接种其他疫苗出现过严重不良反应,应优先考虑其他替代方案。
医疗机构在接种前会提供详细的知情同意书,帮助人们了解自身风险。
确认自己属于过敏人群后,应主动与医生沟通,制定个性化的接种计划。
2.2 患有严重慢性疾病或急性疾病的接种禁忌
正处于发热状态或患有急性疾病的人群,不适合接种新冠疫苗。
慢性疾病患者如果处于急性发作期,例如高血压失控、糖尿病酮症酸中毒等,应暂缓接种。
未控制的严重慢性病患者,如肝肾功能衰竭、恶性肿瘤等,接种前需经过医生全面评估。
心血管疾病患者,如心肌梗死、冠心病等,在病情不稳定时不宜接种。
自身免疫性疾病患者若处于进展期或急性发作期,接种可能加重病情。
药物无法控制的高血压、糖尿病并发症等慢性病患者,接种风险较高。
恶性肿瘤患者在接受化疗、放疗期间,身体免疫力较低,接种可能影响治疗效果。
严重的肝肾疾病患者需要根据具体病情决定是否适合接种。
出现头痛、头晕、恶心、呕吐等症状的人群,应先查明原因再考虑接种。
急性感染或腹泻患者,如诺如病毒感染,应优先治疗原发病后再评估接种时机。
2.3 妊娠期、哺乳期及月经期女性的特殊考量
妊娠期女性属于新冠疫苗接种的暂缓人群,建议产后根据医生评估再决定是否接种。
哺乳期女性在某些情况下可以接种,但需与医生充分沟通,权衡利弊后做出选择。
月经期女性由于身体状态波动较大,建议避开经期接种,减少不适感。
医学研究显示,目前尚无足够数据证明新冠疫苗对胎儿的安全性,因此孕期谨慎接种更稳妥。
哺乳期女性接种后,仍可继续哺乳,但需关注婴儿是否有异常反应。
月经期女性如果身体状况良好,也可考虑接种,但需提前告知医生自身情况。
医生在评估妊娠期女性时,会综合考虑其健康状况和疫苗接种必要性。
哺乳期女性若已接种疫苗,应观察婴儿是否有不良反应,并及时反馈给医生。
不同国家和地区对孕妇接种疫苗的政策略有差异,建议遵循当地卫生部门指导。
女性在接种前应主动提供个人健康信息,包括月经周期、生育计划等,帮助医生做出科学判断。
疫苗接种建议与后续管理
3.1 医生评估在疫苗接种中的关键作用
接种新冠疫苗前,医生的全面评估是确保安全的重要环节。
医生会根据个人健康状况、既往病史和当前身体状态进行综合判断。
有慢性疾病或特殊健康问题的人群,必须经过专业医生的详细检查。
医生会询问过敏史、用药情况以及近期是否患病,以确定是否适合接种。
对于存在17种禁忌情况的人群,医生会明确告知不能接种的原因。
医生还会提供详细的接种建议,帮助个体做出科学决策。
在某些情况下,医生可能会建议暂缓接种,并安排后续复查。
医生的评估不仅是法律要求,更是对个人健康负责的表现。
接种前的医生沟通能有效减少不良反应的发生概率。
做好与医生的充分交流,是确保接种过程顺利的关键步骤。
3.2 暂缓接种人群的后续跟进与再评估机制
对于因健康原因暂缓接种的人群,医疗机构应建立跟踪记录系统。
暂缓接种后,个体需定期回访,由医生评估是否具备接种条件。
如果原因为急性疾病,待病情稳定后可重新评估接种资格。
慢性疾病患者在控制良好后,可再次考虑接种疫苗。
医生会根据个体恢复情况,制定个性化的接种计划。
疫苗接种并非一劳永逸,需根据身体变化动态调整策略。
暂缓接种者应保持与医疗团队的联系,及时获取最新信息。
再评估时,医生会重新检查相关指标,确认是否符合接种标准。
一些特殊情况可能需要多次评估,直到确认安全为止。
后续管理是保障接种安全的重要组成部分,不可忽视。
3.3 公众对疫苗禁忌的认知误区与科学引导
很多人认为只要没有明显症状就可以接种,这是错误的想法。
有些人误以为轻微感冒不影响接种,实际上发热是明确禁忌。
有过敏史的人容易混淆普通过敏与疫苗严重过敏反应的区别。
妊娠期女性常因担心影响胎儿而拒绝接种,但实际风险较低。
哺乳期女性普遍存在误解,认为接种会影响母乳质量。
月经期女性有时会被误导为“不能接种”,其实多数情况下可以。
部分人将自身免疫性疾病等同于绝对禁忌,忽略了个体差异。
药物控制不佳的慢性病患者容易被排除在外,但应积极调整治疗。
疫苗禁忌清单虽明确,但具体执行仍需医生专业判断。
科学引导公众正确认识疫苗禁忌,有助于提高接种率与安全性。
本文系作者个人观点,不代表本站立场,转载请注明出处!